La recuperación de una fractura de rótula puede tomar un tiempo prolongado, ya que demora en consolidar entre seis y 12 semanas.
Definición
La fractura de la rótula es observada frecuentemente en los servicios de urgencia. Su comportamiento, explica el médico traumatólogo, Dr. Juan Eduardo Monckeberg, varía en función de la intensidad del trauma. Hay que recordar que la rótula además de desempeñar un papel importante como parte del mecanismo extensor de la rodilla, es un verdadero “parachoque” de la articulación femorotibial.
El desarrollo tecnológico y avance en los medios de transporte, sumado al incremento de la práctica deportiva, sobretodo en pacientes con edades cada vez más avanzadas, son los responsables de un incremento en la incidencia de la fractura de rótula respecto a hace algunos años. Por su frecuencia y secuelas invalidantes que resultan de esta lesión, se hace necesario tratarlas rápidamente con un diagnóstico certero.

¿Cómo se produce y cómo se clasifica?
El mecanismo de producción de estas fracturas suelen ser, casi siempre, por un trauma directo (golpe directo sobre la rótula) o, menos frecuentemente, indirecto (avulsiones por tracción violenta del cuadriceps). En ocasiones se da una combinación de ambos.
Deportes de contacto frecuentes en nuestro medio como el fútbol y el rugby, el esquí y el motociclismo asoman como los deportes de más riesgo para sufrir fracturas de rótula.
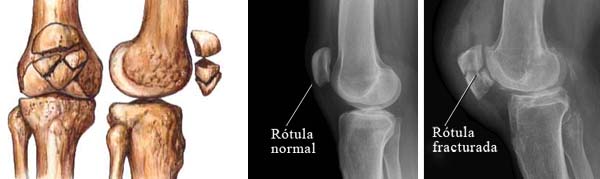
Por otra parte, la fractura de rótula puede ser clasificada según el trazo de la lesión. Esto es: transversas, verticales, marginales, osteocondrales y conminutas. La más frecuente es la de tipo transversa.
Diagnóstico de la fractura de rótula
Casi invariablemente se encuentra el antecedente de trauma directo o indirecto. Es clásicamente diagnosticado en los servicios de urgencia pues generan una incapacidad funcional con dolor casi siempre impostergable.
Al examinar se observa inflamación, limitación del movimiento articular, excoriaciones o heridas. Algunas veces se puede palpar movilidad anormal, crepitación, incluso un surco de separación entre los fragmentos fracturados.
Durante el examen físico se debe evaluar dirigidamente la capacidad de extensión activa de la pierna (al menos contra gravedad), ya que, de no poder efectuar ese movimiento, tendrá una indicación de cirugía.
Una vez sospechada la presencia de fractura de rótula, se procede a corroborar el diagnóstico mediante radiografías simples en posición antero-posterior, lateral y axial. Estas últimas ayudan a definir la presencia de fracturas osteocondrales.
Estudios imagenológicos adicionales incluyen la Tomografía Axial Computarizada, (TAC o Scanner) para definir la configuración exacta de los fragmentos que componen la fractura, y esporádicamente, Resonancia Magnética, que es especialmente útil en fracturas por estrés (sobrecarga) en atletas jóvenes y en mecanismos combinados evaluar presencia de otras lesiones asociadas (Ligamento cruzado, Meniscos, fragmentos condrales, entre otros).
Tratamiento
El tratamiento para la fractura de rótula puede ser conservador o quirúrgico. Sin embargo, durante la atención de urgencia se pueden tomar una serie de medidas importantes con el fin de reducir el dolor.
El tratamiento conservador es indicado en aquellos pacientes que conservan la continuidad del mecanismo extensor y en fractura no desplazada. Se debe inmovilizar en extensión por el menor tiempo posible por un periodo de tres semanas y luego comenzar una rehabilitación de acuerdo a la consolidación del hueso
El tratamiento quirúrgico tiene por objeto obtener la reducción anatómica, restaurar la congruencia de la superficie articular y la integridad del mecanismo extensor. Las técnicas quirúrgicas por lo general incluyen cerclajes con alambres.
Ya sea tratamiento conservador o quirúrgico estas fracturas consolidarán en un período de 6 a 12 semanas. Es importante que desde el inicio del tratamiento el paciente ya cuente con un programa de rehabilitación para que su reintegro deportivo una vez consolidada sea lo más rápido posible y la atrofia muscular asociada sea mínima.
¿Existen complicaciones?
Las complicaciones inmediatas más encontradas son aquellas en que se afectan las partes blandas vecinas a la fractura, entre ellas la infección. Entre las complicaciones tardías la rigidez articular es la más frecuente después de una fractura de rótula, por lo que se hace necesario establecer un programa de rehabilitación una vez que la condiciones del paciente así lo permitan, muy especialmente para reducir el grado de limitación articular. La otra complicación es la no unión de fractura, algo que es poco frecuente.
Reintegro Deportivo
Tal como se mencionó anteriormente, explica el traumatólogo Dr. Dino Girardi, este tipo de fracturas consolidarán en un período de seis a 12 semanas, por lo que el reintegro deportivo debe ser precoz. “Se debe procurar de subsanar las asimetrías y atrofias musculares asociadas al tratamiento e inmovilizaciones, y a su vez minimizar los factores predisponentes a una recidiva”, precisa el médico.
Dentro de los objetivos que se intentan conseguir en la fase final del programa de rehabilitación kinésico, se contemplan cuatro etapas, las que aparecen como determinantes la recuperación de los niveles de fuerza muscular (en sus diferentes manifestaciones), otorgando niveles óptimos de estabilidad articular, alcanzando balances entre grupos musculares agonistas y antagonistas, y entre pares de grupos musculares (extremidad izquierda y derecha).
A su vez, el entrenamiento propioceptivo y una progresión funcional específica al deporte son objetivos de gran relevancia para un exitoso retorno a la competencia.
Al término del tratamiento kinésico y previo al retorno deportivo deben pasar por las siguientes pruebas:
- Evaluación Isocinética Normal: Examen que permite evaluar la fuerza máxima que produce la musculatura de distintas articulaciones (rodilla, tobillo, hombro, etc) en todo el rango de movimiento. La información obtenida permite determinar si la fuerza realizada por el paciente es normal en relación a su sexo y edad, y si existe algún déficit de fuerza entre una pierna u otra, por ejemplo.
- Lograr un rango de movimiento dinámico completo sin dolor, con un adecuado nivel de fuerza muscular y nivel propioceptivo que le permita realizar con éxito todas las habilidades que el deporte le exige.
- Lograr un valor simétrico en los tests funcionales de saltabilidad (en la valoración del salto en miembros inferiores). El salto en caída (Drop Jump) a una pierna y su comparación con la contralateral es de gran utilidad en la valoración de la potencia, nivel propioceptivo y estabilidad general de la articulación.
- Capacidad psicofísica apta para las exigencias deportivas.
- Realizar las actividades deportivas específicas con éxito, igual o mejor que los niveles previos a su lesión.
Pauta de Ejercicios Sugerida Desarrollar En Casa:
- ETAPA I: Semanas 1 a 4
Objetivos: manejo del dolor, inflamación (edema), aumento de los rangos de movimiento pasivo de 0° a 90°, mejorar contracción de cuádriceps e isquiotibiales.
- Crioterapia (hielo) en su casa dos a tres veces por día (preferiblemente después de los ejercicios).
- Realizar flexoextensión de tobillo y elongación de isquiotibiales con la extremidad elevada y en hielo (20 a 30 minutos).
- Realizar deslizamiento activo del talón sobre la cama o suelo: 1 serie de 10 repeticiones (3 a 4 veces/día).
- Realizar ejercicios de cuádriceps (indicados por medico y kinesiólogo tratante): 2 series de 10 repeticiones, realizar 3 a 4 veces/día.
- ETAPA II: Semana 5 a 8
Objetivos: auto control del dolor, aumentar fuerza, aumentar rangos de movimiento al 90%, iniciar rangos de movimientos activos de cuádriceps (seis a ocho semanas), marchas mínimas sobre superficies planas.
- Realizar los mismos ejercicios de las semanas uno a cuatro, aumentando el número de repeticiones (2 series de 10 a 20 repeticiones por día, en base a la fatiga).
- Iniciar ejercicios de cadena cerrada sobre la base de la tolerancia del paciente a la resistencia.
- Continuar uso de hielo después de los ejercicios.
- ETAPA III: Semanas 9 a 12
Objetivos: Volver a las actividades completas de la vida diaria, desarrollar la resistencia y la coordinación de la extremidad inferior, con limitaciones en escaleras y trote.
- En función de los déficit restantes, continuar con los ejercicios de las ocho semanas anteriores.
- Ejercicios de cadena cerrada: incluir ejercicios para mantener el equilibrio, puede recurrir a los mismos utilizados durante la rehabilitación. Tolerancia limitada a las escaleras y agacharse en un solo miembro
- Gradualmente, volver a las actividades de la vida diaria, monitoreando el dolor y derrame articular.
- ETAPA IV: 12 en adelante, Reintegro Deportivo
Objetivos: Reeducar todos los gestos técnicos que demanda el deporte de cada paciente.
- Continuar mejorando el desbalance muscular. Idealmente en cadena cinemática cerrada.
- Optimizar ejercicios de balance, solicitando el equilibrio. Respetando los gestos técnicos del deporte que el paciente realiza.
- Integrar al tratamiento la superficie propia de cada deporte.
- Complementar con secuencias más comunes propias de cada deporte. Integrando el contacto y presión de una marca rival.