El principal factor que incide en el corte del tendón de Aquiles, tiene relación con tejidos degenerados, de mala calidad, con o sin historia de dolores previos en el paciente.
Definición
Los tendones son parte del llamado tejido conectivo del organismo, que, junto a los tejidos óseo y muscular, forman parte de la estructura básica y fundamental de nuestro sistema locomotor. El de Aquiles, es el tendón conjunto de los músculos gemelos y sóleo.
Los tendones no se lesionan de un día para otro, sino que son la consecuencia de lo que se denomina “microtrauma repetitivo”. Esto significa que la mantención de una exigencia sobre un tendón, que supera su capacidad de adaptación y reparación, va produciendo cambios estructurales en él. No se debe confundir una tendinitis (proceso inflamatorio) con una tendinosis (proceso degenerativo). Ambas son etapas de la enfermedad cuando un tendón ha sido sometido a sobreuso y puede llegar hasta la ruptura.
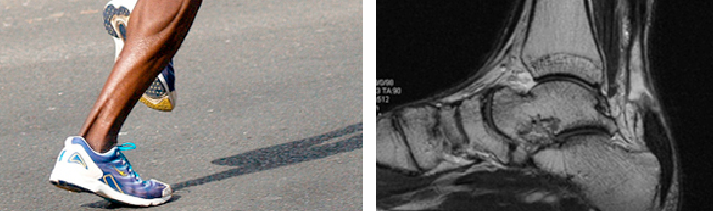
Causas de la rotura del tendón de Aquiles
La causa traumática más común es la contracción brusca del tendón. Hay que tener en cuenta que el tendón de Aquiles es un tendón biarticular; es decir, une la rodilla y el tobillo en un movimiento sincronizado que exige la relajación en un extremo cuando lo contraemos en el otro. Su misión de impulso durante la marcha o el salto, utiliza un punto de apoyo en las cabezas de los metatarsianos, una flexión plantar del pie y una extensión de la rodilla.
No es habitual que se de un corte del tendón de Aquiles, pero cuando se presenta debe ser muy bien cuidado y significa largos meses de recuperación. Si no se realiza una buena recuperación, el paciente puede quedar con dolor crónico, pérdida de la potencia de flexión plantar del pie o despegue de talón, sumado a alguna dificultad para la marcha normal.
Síntomas
En el momento de la rotura se produce un chasquido audible, con dolor no muy intenso que permite a la persona girarse para averiguar la causa de su traumatismo e impotencia funcional.
El paciente no podrá caminar normalmente. Será imposible que lo haga utilizando los apoyos habituales sobre las cabezas de los metatarsianos y presentará cojera.
En el examen, el médico podrá apreciarse através de la palpación una falta de continuidad del tendón. En la observación desde atrás, el tendón roto es más fino que el del otro lado. Si se tarda en acudir al médico, es posible que el tendón no presente discontinuidad porque puede haberse rellenado con un hematoma. El apoyo de imágenes es fundamental y una resonancia magnética determinará la magnitud de la lesión.
Cómo se produce la ruptura
El principal motivo tiene relación con el estado del tendón. La rotura del tendón de Aquiles se produce en tejidos degenerados, de mala calidad, con o sin historia de dolores previos en el paciente. Una tendinitis mal cuidado o mal tratada puede derivar en un corte del tendón, esto porque la degeneración del tendón sigue avanzando debilitando la resistencia del tejido tendinoso. Se pueden presentar roturas parciales y totales.
Deportes en los que se puede producir
Esta lesión se puede presentar en todos aquellos deportes que tienen mayor impacto con el suelo, donde están involucrados movimientos repetitivos como correr y saltar, con cambios bruscos de velocidad y dirección.

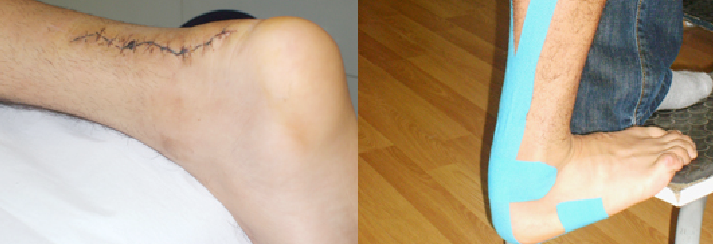
Intervención quirúrgica
Es necesario operar cuando el tendón de Aquiles deja de funcionar y el paciente está imposibilitado de despegar el talón del suelo, por lo tanto se altera la marcha normal de la persona. Si la persona practica deportes de impacto, podría estar parada entre 3 y 4 meses como mínimo.
La operación puede ser abierta o a través de mínimas incisiones, pero el objetivo es el mismo, es decir, consiste en juntar los extremos cortados del tendón de Aquiles y suturarlos para mantenerlos unidos mientras se produce la cicatrización del tendón.
Tratamiento
Resulta clave una buena rehabilitación kinésica para no quedar con secuelas, y así recuperar la función del pie , fortaleciendo y flexibilizando el triceps sural. Además, nos ayudará a disminuir el dolor postoperatorio, bajará la inflamación local y dará seguridad al paciente recuperando la marcha y reintegrándolo gradualmente al deporte y a sus labores de la vida diaria.
Hoy en día se prefiere una inmovilización corta tras la operación, con apoyo precoz del pie en equino, es decir, como en posición de puntillas, pero con apoyo total del pie a través de una órtesis. Esta posición de equino debe ir disminuyendo progresivamente y la idea es evitar el uso de yeso.
Fase I: Protección inmediata (0-4 semanas)
El objetivo en esta primera etapa es proteger el tejido reparado quirúrgicamente, disminuir el dolor y la inflamación, retardar la atrofia muscular y controlar el soporte del peso.
En esta etapa se recomienda usar una férula posterior durante todo el día y noche, la que será retirada recién en la tercera semana. Además el paciente deberá usar durante las primeras ocho semanas dos bastones.
Ejercicios: Iniciar ejercicios isométricos submáximos a las dos semanas, Abducción y aducción de cadera, levantar la pierna recta (realizar flexión de cadera, con rodilla en extensión) y bicicleta.
Fase II: Protección moderada (4 - 8 semanas)
En esta etapa se sigue buscando proteger el tejido reparado. Además se busca controlar el estrés aplicado sobre el tejido reparado, disminuir el dolor y la inflamación y retardar atrofia muscular.
Ejercicios: Aducción de cadera, flexión plantar con pierna extendida, bicicleta, inicio de inversión y eversión de tobillo.
Fase II: Protección moderada (4 - 8 semanas)
Acá se inicia una progresión hacia rango completo de movimiento, además se hacen ejercicios propioceptivos avanzados, se aumenta la fuerza, potencia y resistencia y se inician gradualmente las actividades deportivas.
Semana 12 -14
- Ejercicios isotónicos en 4 modos (dorsiflexión, plantiflexión, eversión e inversión)
- Prensa de pierna (presión ejercida con las piernas)
- Sentadillas (0 – 35°)
Semana 14 – 16
- Sentadillas (0 -60°)
- Ejercicio de estocada frontal y lateral
- Subir escalón de lado
Semana 16 -18
- Ejercicios propioceptivos en bípedo
- Maquina de subir escalera (elíptica)
Programa de piscina
- Nado a las 12 – 14 semanas
- Caminata rápida a las 14 -16 semanas
- Correr en la piscina a las 16 – 18 semanas
- Inicio del programa pliométrico (a las 16 – 18 semanas)
- Inicio del programa de trote (a las 18 – 20 semanas)
- Inicio del entrenamiento deportivo específico y ejercicios (20 – 22 semanas)
Fase IV: Retorno a la actividad (5 a 7 meses)
En esta última etapa se busca continuar con el aumento de fuerza, potencia y resistencia de la extremidad inferior y el retorno gradual a las actividades deportivas.
Ejercicios: Continuación de los programas de fortalecimiento, pliométrico y trote y agilidad. Además se acelera entrenamiento deportivo específico y ejercicios.
Reintegro Deportivo
Una vez realizada la cirugía percutánea, explica el Dr. Manuel Campos, médico traumatólogo, se inmoviliza con un bota ortopédica en posición equino del pie sin realizar ejercicios ni apoyar durante 2 semanas. Entre 2 y 4 semanas, comienza la terapia con ejercicios propioceptivos y de elongación hasta obtener una posición neutra del tobillo. Se autoriza apoyo del pie entre las 3 a 4 semanas, solo si el pie está protegido con bota ortopédica en equino y 2 bastones.A partir de la cuarta semana se retira el realce de talón de 1 cm. por semana hasta las 6 a 7 semanas y se continua con rehabilitación kinésica de tipo funcional.
A la semana 6, se retira la bota y 1 bastón, continuando con ejercicios de elongación, propioceptivos y de fortalecimiento muscular. En esta fecha ya podemos incluir ejercicios en bicicleta.El retiro de forma completa del bastón, será entre las semanas 8 a 10, para comenzar el retorno actividades habituales deportivas entre el tercer y sixto mes post operado (entre el 83% a 100% de los pacientes retornan al deporte al 6 mes).